 |
Voir la version en ligne.
|
 |
 Sophie Gottrand, infirmière, et Cédric Credeville, éducateur, Sophie Gottrand, infirmière, et Cédric Credeville, éducateur,
EPSM Lille-métropole, pôle de santé mentale 59G21
ESPER-LM, un outil pour les plans de crise et de rétablissement
Qu’est-ce qu’ESPER-LM* ?
SG : Il s’agit d’une application** visant à favoriser le rétablissement personnel en santé mentale. Elle comprend à la fois des questions pour remplir son plan de rétablissement en prenant en compte ses objectifs de vie et en s'appuyant sur ses ressources personnelles, des questions pour écrire son plan de crise (ou directives anticipées en psychiatrie), et des ressources utiles, à la fois nationales et locales. Elle a été co-construite avec des usagers du service, qui ont d’ailleurs été rémunérés pour leur participation. Nous avons obtenu un financement du Fonds d’innovation organisationnelle en psychiatrie, ce qui nous a permis de créer cet outil numérique accessible à tous, à partir du plan de rétablissement et du plan de crise déjà utilisés auparavant en version papier. L’un des intérêts du numérique étant de faciliter le partage de ces plans avec les proches et/ou les soignants.
Au sein du pôle, quelques professionnels référents (dont nous deux) ont présenté l’application aux collègues et continuent à sensibiliser les nouvelles personnes recrutées. Ainsi, même si aujourd’hui ce sont majoritairement les Médiateurs de santé pairs (qui sont 9 dans notre service) qui effectuent cet accompagnement, l’ensemble des professionnels connaissent ESPER-LM, ils peuvent donc aider les usagers dans la rédaction.
Qu’en est-il du plan de crise ?
CC : L’idée du plan de crise est à la fois de faire de la prévention et d’éviter la crise, en se basant sur l’expérience de la personne (Quels sont les éléments déclencheurs ? Qu’est-ce qui a fonctionné ou pas dans le passé pendant la crise ? Qu’est-ce qu’il ne faut pas faire ?) et d’y faire face si elle arrive néanmoins, en respectant ses volontés (et donc ses droits). C’est l’usager qui décide de s’en saisir, sur proposition du pôle.
SG : Nous invitons les usagers à écrire ce plan de crise avec leurs proches et à le communiquer à leur personne de confiance. Cet outil leur permet également de mieux se connaître, voire de s’autonomiser sur les façons d’éviter la crise. Bien sûr, ce type de démarche va de pair avec l’orientation rétablissement de l’ensemble du pôle. Par exemple, si certaines personnes ne veulent pas être hospitalisées, nous pouvons alors mettre en place un suivi par notre unité mobile d’urgence, le SIIC (Soins Intensifs Intégrés dans la Cité).
Comment les professionnels accèdent et se saisissent de ce plan de crise ?
CC : Si l’usager est d’accord, le plan de crise est envoyé aux équipes soignantes, qui l’intègrent ensuite au logiciel Cariatide où se trouve le dossier médical de la personne. S’il n’a pas été partagé, l’usager peut toujours y accéder directement avec son téléphone.
SG : Chaque professionnel pose d’abord quelques questions connues par tous (que faites-vous d’habitude quand ça ne va pas, voulez-vous prendre un peu l’air, qu’en est-il de votre traitement, etc.) et ne fera appel au plan de crise que si cela ne suffit pas.
Pouvez-vous nous parler du plan de rétablissement ?
SG : Il s’agit pour la personne de réfléchir à comment vivre avec sa maladie et se sentir bien d’une manière générale, afin de construire sa propre définition de son rétablissement personnel. Nous aimons bien partir des rêves des gens, puis nous définissons leurs forces et ressources, et les domaines dans lesquels il leur faudrait définir des objectifs et avancer. Les rubriques du plan concernent par exemple la vie sociale, le logement, la famille, l’administratif, les loisirs, les études, le travail, la consommation… Sur l’application, il est possible de définir 3 favoris, c’est-à-dire 3 objectifs prioritaires. Les façons d’atteindre ces objectifs passent parfois par des outils cliniques (réhabilitation psychosociale, TCC, etc.) ou tout simplement par une aide à trouver un logement ou un travail, à reprendre des études…
D’autres contenus ?
SG : Une citation différente accueille la personne chaque jour lors de sa connexion. L’utilisateur est également invité à renseigner quelques données sur la qualité de son sommeil, son humeur, etc. Un graphique reprend ces données à l’accueil sur la version web de l’application. On peut ajouter que si l’application n’envoie pas de notifications fréquentes, vous êtes invité à y retourner en cas d’inactivité pendant 3 mois.
Quelles sont vos premiers résultats ?
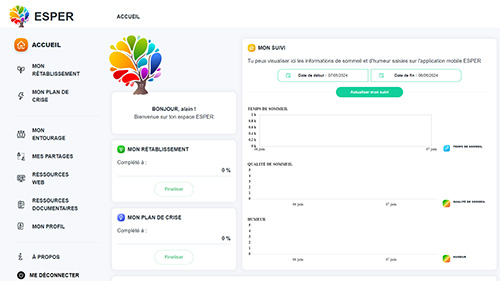 CC : Depuis son lancement en novembre 2023, plus de 900 usagers se sont inscrits. 531 plans ont été démarrés, 207 sont complètement terminés. Sachant qu’un plan non terminé peut tout à fait être adressé aux professionnels et qu’il s’agit d’outils évolutifs. La répartition entre les deux plans est environ de 60 % de plans de rétablissement et 40 % de plans de crise. Sachant qu’en parallèle d’ESPER-LM, nous continuons à travailler ces plans en version papier avec les personnes qui ne sont pas à l’aise avec les outils numériques. CC : Depuis son lancement en novembre 2023, plus de 900 usagers se sont inscrits. 531 plans ont été démarrés, 207 sont complètement terminés. Sachant qu’un plan non terminé peut tout à fait être adressé aux professionnels et qu’il s’agit d’outils évolutifs. La répartition entre les deux plans est environ de 60 % de plans de rétablissement et 40 % de plans de crise. Sachant qu’en parallèle d’ESPER-LM, nous continuons à travailler ces plans en version papier avec les personnes qui ne sont pas à l’aise avec les outils numériques.
SG : Le format numérique facilite grandement l’accès à ces plans lorsque nous intervenons à domicile, c’est tout simplement plus pratique avec un téléphone.
Tout le monde peut l’utiliser ?
SG : oui, même si les adresses et contacts de partenaires qui figurent dans les lieux ressources sont ciblés sur notre territoire.
* Espoir, Soutien, Plaidoyer, Empowerment, Responsabilité Personnelle, EPSM Lille-Métropole.
** Disponible sur IOS et Android et en ligne sur www.esper59G21.fr.
|

|
 Le congrès 2025 de la SFSP aura lieu à Lille Le congrès 2025 de la SFSP aura lieu à Lille
La Société Française de Santé Publique (SFSP), le principal réseau associatif généraliste de santé publique en France qui rassemble plus de 550 membres personnes physiques et morales, organise son prochain congrès à Lille Grand Palais du 5 au 7 novembre 2025. Cette édition sera co-organisée par le Centre collaborateur de l'OMS pour la recherche et la formation en santé mentale.
|
 Une mission du CCOMS au Vietnam à la demande d’Expertise France Une mission du CCOMS au Vietnam à la demande d’Expertise France
A la demande du Ministère français de la Santé, une mission Expertise France - CCOMS a eu lieu en mai dernier au Vietnam dans le but de recueillir des informations approfondies et contextualisées sur les ressources, enjeux et besoins en matière de santé mentale et afin d'explorer des pistes de coopération ultérieure entre les deux pays. La délégation a eu l'opportunité de s'entretenir avec le Ministère de la santé Vietnamien et le Département de Santé d'Ho Chi Minh-Ville, de rencontrer les représentants de l’OMS, de l'UNICEF et de la Banque Mondiale, les doyens d'Université (notre photo : la faculté de psychologie de l'Université nationale du Vietnam) et d’acteurs d'ONGs locales (Basic Needs, PATH, SCDI, We Bloom, Rtccd). Parmi d'autres rencontres et visites, citons celles d'hôpitaux psychiatriques nationaux et provinciaux, de l'Institut National de Santé Mentale et d'un centre médical de district. La délégation était composée du Dr Jean-Luc Roelandt, psychiatre et conseiller médical au CCOMS; Camille Leddet, chargée de mission au CC OMS ; Frédéric Macabiau, Directeur EPSM Lille Métropole; Dr Virginie Halley des Fontaines, médecin de Santé Publique, experte désignée par le Haut Conseil de Santé Publique français, Dr Anne-Claire Stona, médecin de santé publique, chargée de programme santé mentale globale au SingHealth Duke-NUS Global Health Institute ; Dr Cân-Liêm Luong, psychiatre et président de l'Association Scientifique Franco-Vietnamienne de Psychiatrie et de Psychologie Médicale. de rencontrer les représentants de l’OMS, de l'UNICEF et de la Banque Mondiale, les doyens d'Université (notre photo : la faculté de psychologie de l'Université nationale du Vietnam) et d’acteurs d'ONGs locales (Basic Needs, PATH, SCDI, We Bloom, Rtccd). Parmi d'autres rencontres et visites, citons celles d'hôpitaux psychiatriques nationaux et provinciaux, de l'Institut National de Santé Mentale et d'un centre médical de district. La délégation était composée du Dr Jean-Luc Roelandt, psychiatre et conseiller médical au CCOMS; Camille Leddet, chargée de mission au CC OMS ; Frédéric Macabiau, Directeur EPSM Lille Métropole; Dr Virginie Halley des Fontaines, médecin de Santé Publique, experte désignée par le Haut Conseil de Santé Publique français, Dr Anne-Claire Stona, médecin de santé publique, chargée de programme santé mentale globale au SingHealth Duke-NUS Global Health Institute ; Dr Cân-Liêm Luong, psychiatre et président de l'Association Scientifique Franco-Vietnamienne de Psychiatrie et de Psychologie Médicale.
|
 Rendre concrète la participation des usagers et des aidants aux services de santé mentale : début des formations dans les établissements du GCS Rendre concrète la participation des usagers et des aidants aux services de santé mentale : début des formations dans les établissements du GCS
Suite aux 12 réunions organisées en régions l’an dernier par le CCOMS, dans le cadre du projet financé par la Fondation de France,  une ingénierie pédagogique a été construite, afin de sensibiliser les professionnels des services aux concepts sous-tendant la participation des usagers et aidants. Cette ingénierie comprend d'une part 7 fiches techniques, qui mettent en valeur et adaptent à la psychiatrie des informations juridiques, administratives, nationales et internationales, des conseils au montage de projet, ou encore des exemples de pratiques participatives. Le second volet est une formation destinée aux professionnels et déployée en trois temps : des outils préparatoires de e-learning, une journée d'intervention sur site et un wébinaire de bilan à 3-4 mois. A ce jour, 7 formations, réunissant plus de 80 professionnels, ont déjà eu lieu dans des services des établissements suivants : EPS Barthelemy Durand (Etampes) ; CH Edouard Toulouse (Marseille) ; Hôpital Sainte-Marie (Nice) ; Fondation Bonsauveur de la Manche (Cherbourg) ; CH de la Drôme (Valence) ; CESAME (Angers) ; CH de la Candélie (Agen). une ingénierie pédagogique a été construite, afin de sensibiliser les professionnels des services aux concepts sous-tendant la participation des usagers et aidants. Cette ingénierie comprend d'une part 7 fiches techniques, qui mettent en valeur et adaptent à la psychiatrie des informations juridiques, administratives, nationales et internationales, des conseils au montage de projet, ou encore des exemples de pratiques participatives. Le second volet est une formation destinée aux professionnels et déployée en trois temps : des outils préparatoires de e-learning, une journée d'intervention sur site et un wébinaire de bilan à 3-4 mois. A ce jour, 7 formations, réunissant plus de 80 professionnels, ont déjà eu lieu dans des services des établissements suivants : EPS Barthelemy Durand (Etampes) ; CH Edouard Toulouse (Marseille) ; Hôpital Sainte-Marie (Nice) ; Fondation Bonsauveur de la Manche (Cherbourg) ; CH de la Drôme (Valence) ; CESAME (Angers) ; CH de la Candélie (Agen).
5 formations sont programmées au Centre psychothérapique de Nancy ; au CH Guillaume Régnier (Rennes) ; au CH La Chartreuse (Dijon) ; au CH de Cadillac et à l’EPSM de la Réunion. Cette action a été pensée, co-construite et mise en œuvre avec la participation des usagers.
|
 Ouvertures de nouveaux postes de médiateurs.trices de santé-pairs Ouvertures de nouveaux postes de médiateurs.trices de santé-pairs
L'ARS Nouvelle-Aquitaine a publié la liste des établissements qui seront soutenus financièrement en 2024 pour recruter un(e) Médiateur·trice de Santé-Pair dans la région, dans le cadre du programme national porté par le CCOMS. Les entretiens de recrutement auront lieu en juin-juillet 2024 et les personnes recrutées suivront la licence Médiateurs de Santé-Pairs enseignée par le Collège Sciences de l'Homme de l’Université de Bordeaux qui débutera le 16 septembre 2024. La formation se poursuivra jusqu'en juin 2025 à raison d'une semaine par mois. Le CCOMS accompagnera l'ensemble du processus et sera notamment présent lors des entretiens de recrutement. Les structures qui vont ouvrir ces nouveaux postes de MSP sont orientées sur les troubles psychiques, les addictions ou bien encore les TND. Les fiches de poste sont en cours de finalisation et elles seront publiées sur la page Facebook du programme dans les prochaines semaines.
Une question ? Envoyez un message à cette adresse : msp@ghtpsy-npdc.fr
|
 Enquête nationale sur la pair-aidance en santé mentale Enquête nationale sur la pair-aidance en santé mentale
Le CCOMS et le Centre ressource réhabilitation psychosociale diffusent une enquête à destination des pair-aidants en santé mentale en France, afin de mieux connaître leur parcours et leurs profils, qu’ils soient déjà engagés ou qu’ils souhaitent s'engager dans la pair-aidance professionnelle ou bénévole en santé mentale. Si vous avez des pair-aidants dans votre réseau, nous vous encourageons à partager l'enquête pour maximiser le taux de réponse des personnes pair-aidantes en santé mentale, quels que soient leurs parcours et leur modalités d’exercice. Si vous êtes un pair-aidant, professionnel ou bénévole, que vous ayez suivi une formation ou non, nous vous invitons à participer à cette enquête. Votre expérience et vos réponses nous aideront à mieux comprendre vos parcours et à améliorer la pair-aidance en santé mentale.
Pour répondre à l’enquête, cliquez ici.
|
 |
 La santé mentale à l’Assemblée nationale ! La santé mentale à l’Assemblée nationale !
Le  Collectif Santé mentale - Grande cause nationale 2025, dont le CCOMS fait partie, s’est associé au colloque "Santé mentale : Grande cause nationale"organisé le 22 mai dernier à l’Assemblée nationale à l’initiative du député Benoit Mournet et en présence de nombreux autres députés et du Pr Franck Bellivier (délégué ministériel). L’occasion d’entendre la voix des usagers avec les témoignages et propositions, mais aussi de comprendre et répondre aux besoins des usagers avec, entre autres, Marie-Jeanne Richard (Présidente de l‘UNAFAM), Pr Nicolas Franck (CH le Vinatier), Déborah Sebbane (directrice du CCOMS), Boris Nicolle (CH des Pyrénées et AJPJA). À ce jour, plus de 20 000 citoyens et 100 organisations, entreprises et acteurs de la société civile apportent leur soutien à la démarche Santé mentale - Grande cause nationale 2025. Vous aussi, signez la pétition ! Collectif Santé mentale - Grande cause nationale 2025, dont le CCOMS fait partie, s’est associé au colloque "Santé mentale : Grande cause nationale"organisé le 22 mai dernier à l’Assemblée nationale à l’initiative du député Benoit Mournet et en présence de nombreux autres députés et du Pr Franck Bellivier (délégué ministériel). L’occasion d’entendre la voix des usagers avec les témoignages et propositions, mais aussi de comprendre et répondre aux besoins des usagers avec, entre autres, Marie-Jeanne Richard (Présidente de l‘UNAFAM), Pr Nicolas Franck (CH le Vinatier), Déborah Sebbane (directrice du CCOMS), Boris Nicolle (CH des Pyrénées et AJPJA). À ce jour, plus de 20 000 citoyens et 100 organisations, entreprises et acteurs de la société civile apportent leur soutien à la démarche Santé mentale - Grande cause nationale 2025. Vous aussi, signez la pétition !
|
 Assises de la pédiatrie : renforcer l'offre de soins en santé mentale pour les enfants et adolescents Assises de la pédiatrie : renforcer l'offre de soins en santé mentale pour les enfants et adolescents
A l’occasion des Assises de la pédiatrie du 24 mai, le Gouvernement a dévoilé un plan d'action pour la santé de l’enfant, dont les mesures ont été évaluées à 300 millions d’euros par an. Cette feuille de route interministérielle 2024/2030 s’articule en quatre axes prioritaires, avec 16 objectifs déclinés en 80 actions concrètes, inspirées du rapport des Assises de la pédiatrie et de la santé de l’enfant remis le 23 avril au ministre chargé de la Santé et de la Prévention (lire notre précédente édition). Parmi les mesures retenues suite aux propositions du rapport, on relève le renforcement des Maisons des adolescents, le renforcement de l'offre en ambulatoire et en hospitalisation, notamment en post-urgence, la revalorisation des professionnels qui travaillent aux côtés des pédopsychiatres, notamment infirmiers, psychologues, orthophonistes, éducateurs, des appels à projets nationaux pour encourager les "innovations organisationnelles", ou encore le renfort de l'appui de la pédopsychiatrie aux structures accueillant les enfants de l'aide sociale à l'enfance. Le gouvernement n'a pas repris le "bilan de santé mentale" qui figurait parmi les 20 mesures phares proposées par le comité d'orientation.
Lire le dossier de presse du ministère.
|
 8 juillet : un colloque sur la santé mentale des jeunes au Sénat 8 juillet : un colloque sur la santé mentale des jeunes au Sénat
Organisé par les députés Joël Aviragnet et Chantal Jourdan, et la sénatrice Marion Canalès, le colloque "Santé mentale des jeunes, urgence à dire, urgence à faire" aura lieu au Palais du Luxembourg, Salle Médicis, 15 ter, rue de Vaugirard, Paris, de 13h30 à 18h30. Au programme, trois tables-rondes : Evolution des troubles chez les jeunes - quelles causes marquantes ? ; Défaillances dans la prise en charge et conséquences pour les personnes concernées, leur entourage et pour la société de demain ; Quelles perspectives pour l’amélioration de la santé mentale des jeunes ?
Inscription.
|
 ANAP : Sécuriser le circuit des produits de santé en psychiatrie, des solutions pour 5 parcours à risque ANAP : Sécuriser le circuit des produits de santé en psychiatrie, des solutions pour 5 parcours à risque
L’ANAP propose, sous forme de fiches pratiques, accompagnées de retours d'expérience, des solutions pour 5 parcours patients à risque dans la sécurisation des produits de santé en psychiatrie adulte : Garantir la continuité de la prise en charge médicamenteuse (PECM) lors des sorties autorisées (Centre de santé mentale angevin) ; Maintenir le suivi de la PECM des patients sous main de justice (UHSA du GH Paul Guiraud) ; Anticiper les risques de rupture des patients précaires (EPS Ville-Evrard) ; Accompagner les accueillants familiaux thérapeutiques (CH d’Ainay-le-Château) ; Assurer la transition avec la ville des patients en ambulatoire (GHT de psychiatrie du Nord-Pas-de-Calais).
A consulter ici.
|
 |
 Santé mentale en prison : exemple des Pays-Bas et ressources de l’OMS Santé mentale en prison : exemple des Pays-Bas et ressources de l’OMS
A l’occasion d’une Conférence internationale organisée à Amsterdam en avril dernier, l’OMS Europe souligne les efforts réalisés par les Pays-Bas pour fournir des soins de santé aux détenus, et particulièrement des soins de santé mentale, qui sont les problèmes de santé les plus répandus en prison. Toutes les prisons du pays donnent l'accès à des conseillers en santé mentale et ont établi des procédures ou des protocoles pour transférer les personnes souffrant de graves problèmes de santé mentale vers des institutions spécialisées. Le système néerlandais offre des opportunités d'éducation, de formation et d'emploi dans toutes les prisons, augmentant non seulement le bien-être des détenus, mais créant également un effet cumulatif positif sur l'économie et la sécurité du pays. La santé en prison est un sujet important, non seulement d’un point de vue humain, mais aussi du point de vue d’une réintégration sûre dans la société. L’un des points clés à retenir de la conférence est que les liens sont essentiels – tant au sein des centres de détention qu’entre les centres de détention et la communauté au sens large – pour promouvoir la santé mentale des personnes en détention et réduire la récidive. Des participants ont discuté de stratégies visant à promouvoir la connexion, notamment en repensant l'isolement cellulaire comme mesure punitive, compte tenu de son effet néfaste sur la santé mentale et de son lien avec le suicide ; en facilitant l’utilisation des nouvelles technologies et des alternatives à la détention ; et en mettant en place un soutien par les pairs, où les personnes incarcérées peuvent être formées pour aider les autres à naviguer dans la vie carcérale et à obtenir de l'aide après leur libération. Pour Piet Broenland, expert d'expérience néerlandais et professionnel de santé spécialisé dans la toxicomanie, la détention et le rétablissement : "Au lieu de vouloir réduire les dépenses pour les personnes en prison, nous devrions dépenser davantage pour qu’ils puissent utiliser leur temps pour s’éduquer et se faire soigner. Si vous ne le faites pas, les gens en ressortiront pires qu’ils ne sont entrés." – tant au sein des centres de détention qu’entre les centres de détention et la communauté au sens large – pour promouvoir la santé mentale des personnes en détention et réduire la récidive. Des participants ont discuté de stratégies visant à promouvoir la connexion, notamment en repensant l'isolement cellulaire comme mesure punitive, compte tenu de son effet néfaste sur la santé mentale et de son lien avec le suicide ; en facilitant l’utilisation des nouvelles technologies et des alternatives à la détention ; et en mettant en place un soutien par les pairs, où les personnes incarcérées peuvent être formées pour aider les autres à naviguer dans la vie carcérale et à obtenir de l'aide après leur libération. Pour Piet Broenland, expert d'expérience néerlandais et professionnel de santé spécialisé dans la toxicomanie, la détention et le rétablissement : "Au lieu de vouloir réduire les dépenses pour les personnes en prison, nous devrions dépenser davantage pour qu’ils puissent utiliser leur temps pour s’éduquer et se faire soigner. Si vous ne le faites pas, les gens en ressortiront pires qu’ils ne sont entrés."
Pour en savoir plus (en anglais) :
Le communiqué de l’OMS Europe.
Le Rapport de situation sur la santé en prison dans la Région européenne de l'OMS 2022.
La fiche d'information : Troubles de santé mentale en prison.
Crédit photo : WHO/Ruth Gray
|
 Unités psychiatriques des hôpitaux généraux en Italie : une étude organisationnelle descriptive des politiques de soins sans contrainte Unités psychiatriques des hôpitaux généraux en Italie : une étude organisationnelle descriptive des politiques de soins sans contrainte
Les résultats de cette étude parus dans Healthcare le 28 mai décrivent et explorent l'application de politiques de non-contrainte dans 24 unités psychiatriques des hôpitaux généraux en Italie, pays pionnier en matière de désinstitutionalisation et de réforme psychiatrique. La recherche évalue les caractéristiques organisationnelles et l’efficacité des pratiques sans contention. L'enquête menée rassemble des données sur les dimensions structurelles, organisationnelles et opérationnelles des unités, ainsi que sur la prévalence et la gestion des épisodes de contention. Les résultats révèlent un engagement significatif en faveur des politiques de non-contrainte, avec 14 unités signalant zéro incident de contention en 2022. Les résultats soulignent la viabilité et l’alignement éthique des pratiques sans contention au sein des soins psychiatriques, soulignant le rôle crucial des protocoles organisationnels et de la formation.
A lire ici (en anglais).
|
 Une fiche de synthèse de l’OMS sur le trouble de stress post-traumatique Une fiche de synthèse de l’OMS sur le trouble de stress post-traumatique
L’OMS vient de publier sur son site une fiche qui reprend les faits marquants concernant le trouble de stress post-traumatique. Celle-ci reprend notamment les symptômes, les facteurs contributifs et les traitements.
A lire ici (en anglais).
|
 Québec : Repérer pour prévenir le suicide chez les enfants de 5 à 13 ans Québec : Repérer pour prévenir le suicide chez les enfants de 5 à 13 ans
Le ministère de la Santé et des Services sociaux du Québec a publié un outil de repérage en prévention du suicide des enfants de 5 à 13 ans, qui comprend une brochure et des mises en situation. Il s’adresse à toute personne en contact avec des enfants de 5 à 13 ans. Il peut être utile afin de s’outiller davantage par rapport au repérage de la détresse suicidaire des enfants. D’abord, la brochure propose des pistes d’action en lien avec l’observation des signes associés à la détresse suicidaire, la sécurité immédiate de l’enfant et le partage de renseignements. Ensuite, les mises en situation offrent des exemples concrets. La capsule vidéo de soutien à l’appropriation permet d’expliquer les objectifs de l’outil et la manière de l’utiliser. La vidéo promotionnelle peut être visionnée afin d’avoir un aperçu du contenu de l'outil et de ses principaux messages clés.
A découvrir ici.
|
 Lausanne, 19-20 novembre : colloque international Villes et Santé Mentale Lausanne, 19-20 novembre : colloque international Villes et Santé Mentale
La deuxième édition du colloque international Villes et Santé Mentale se déroulera à Lausanne les 19 et 20 novembre prochains. Ce colloque a pour but de mettre en lumière et développer ce potentiel des villes. Plus particulièrement, il vise deux objectifs : Promouvoir l’idée que la santé mentale doit devenir une question partagée par l’ensemble des citadin-e-s ; Partager des initiatives et des solutions, portées par une variété d’actrices et d’acteurs dans différents contextes urbains, permettant de faire des espaces urbains des lieux plus favorable à la santé mentale. La première journée propose des conférences et tables rondes, avec des invités internationaux. Le deuxième jour est consacré au ‘forum des villes’, permettant l’échange et le partage d’expériences.
En savoir plus.
|
 L’OMS annonce les films primés au 5e Festival du film "Santé pour tous" L’OMS annonce les films primés au 5e Festival du film "Santé pour tous"
Dans le cadre de cette cinquième édition, près de 1000 candidatures émanant de cinéastes du monde entier ont été reçues. Elles abordent des questions allant de l’égalité des genres aux traumatismes de guerre, en passant par l’épuisement professionnel, les changements climatiques et le vieillissement en bonne santé. Plusieurs œuvres primées cette année avaient pour thème la santé mentale, y compris un court métrage français puissant et émouvant sur les difficultés de soutenir un proche présentant une maladie sévère. Ce film présente une adolescente de 14 ans qui fait face à de lourdes responsabilités tout en vivant seule avec sa mère, atteinte d’un cancer. Un autre film primé, de Turquie, montre comment une jeune mère réfugiée syrienne vivant dans le Sud de la Turquie a survécu et s’est rétablie après avoir passé cinq jours piégée sous les décombres d’un bâtiment à la suite des tremblements de terre du 6 février 2023. Ce film émouvant donne à voir ses progrès en matière de rééducation, y compris son parcours pour réapprendre à marcher.
Découvrez les vidéos des lauréats.
|
 |
|
Retrouvez les 10 précédentes éditions de la Lettre du GCS ici.
Copyright © 2024, tous droits réservés.
La Lettre du Groupement de coopération sanitaire pour la recherche et la formation en santé mentale est éditée par le Centre collaborateur de l'OMS (CCOMS), service de l’EPSM Lille métropole. Le GCS a pour objet la recherche, la formation et la mise en œuvre d’actions visant le développement de dispositifs de santé mentale intégrés dans la cité, incluant la prévention et l’insertion des publics souffrant de troubles mentaux. Le Groupement œuvre à la promotion des échanges professionnels et à toute action de lutte contre la stigmatisation en santé mentale et en psychiatrie. Il favorise et soutient la participation des représentants des usagers, des familles et des aidants. Le GCS, dont le conseil scientifique est celui du CCOMS de Lille, relaie les recommandations de l’OMS au niveau national et localement.
Pour éviter que nos communications soient considérées comme des courriers indésirables par votre messagerie, nous vous invitons à ajouter l'adresse adannet@gcs-epsm-lille-metropole.fr à votre carnet d'adresses.
Vous disposez d’un droit d’accès, de rectification et d’opposition aux données vous concernant que vous pouvez exercer en envoyant un e-mail à alain.dannet@ghtpsy-npdc.fr.
Cliquez sur ce lien pour vous désabonner
|
|


 CC : Depuis son lancement en novembre 2023, plus de 900 usagers se sont inscrits. 531 plans ont été démarrés, 207 sont complètement terminés. Sachant qu’un plan non terminé peut tout à fait être adressé aux professionnels et qu’il s’agit d’outils évolutifs. La répartition entre les deux plans est environ de 60 % de plans de rétablissement et 40 % de plans de crise. Sachant qu’en parallèle d’ESPER-LM, nous continuons à travailler ces plans en version papier avec les personnes qui ne sont pas à l’aise avec les outils numériques.
CC : Depuis son lancement en novembre 2023, plus de 900 usagers se sont inscrits. 531 plans ont été démarrés, 207 sont complètement terminés. Sachant qu’un plan non terminé peut tout à fait être adressé aux professionnels et qu’il s’agit d’outils évolutifs. La répartition entre les deux plans est environ de 60 % de plans de rétablissement et 40 % de plans de crise. Sachant qu’en parallèle d’ESPER-LM, nous continuons à travailler ces plans en version papier avec les personnes qui ne sont pas à l’aise avec les outils numériques. de rencontrer les représentants de l’OMS, de l'UNICEF et de la Banque Mondiale, les doyens d'Université (notre photo : la faculté de psychologie de l'Université nationale du Vietnam) et d’acteurs d'ONGs locales (Basic Needs, PATH, SCDI, We Bloom, Rtccd). Parmi d'autres rencontres et visites, citons celles d'hôpitaux psychiatriques nationaux et provinciaux, de l'Institut National de Santé Mentale et d'un centre médical de district. La délégation était composée du Dr Jean-Luc Roelandt, psychiatre et conseiller médical au CCOMS; Camille Leddet, chargée de mission au CC OMS ; Frédéric Macabiau, Directeur EPSM Lille Métropole; Dr Virginie Halley des Fontaines, médecin de Santé Publique, experte désignée par le Haut Conseil de Santé Publique français, Dr Anne-Claire Stona, médecin de santé publique, chargée de programme santé mentale globale au SingHealth Duke-NUS Global Health Institute ; Dr Cân-Liêm Luong, psychiatre et président de l'Association Scientifique Franco-Vietnamienne de Psychiatrie et de Psychologie Médicale.
de rencontrer les représentants de l’OMS, de l'UNICEF et de la Banque Mondiale, les doyens d'Université (notre photo : la faculté de psychologie de l'Université nationale du Vietnam) et d’acteurs d'ONGs locales (Basic Needs, PATH, SCDI, We Bloom, Rtccd). Parmi d'autres rencontres et visites, citons celles d'hôpitaux psychiatriques nationaux et provinciaux, de l'Institut National de Santé Mentale et d'un centre médical de district. La délégation était composée du Dr Jean-Luc Roelandt, psychiatre et conseiller médical au CCOMS; Camille Leddet, chargée de mission au CC OMS ; Frédéric Macabiau, Directeur EPSM Lille Métropole; Dr Virginie Halley des Fontaines, médecin de Santé Publique, experte désignée par le Haut Conseil de Santé Publique français, Dr Anne-Claire Stona, médecin de santé publique, chargée de programme santé mentale globale au SingHealth Duke-NUS Global Health Institute ; Dr Cân-Liêm Luong, psychiatre et président de l'Association Scientifique Franco-Vietnamienne de Psychiatrie et de Psychologie Médicale. une ingénierie pédagogique a été construite, afin de sensibiliser les professionnels des services aux concepts sous-tendant la participation des usagers et aidants. Cette ingénierie comprend d'une part 7 fiches techniques, qui mettent en valeur et adaptent à la psychiatrie des informations juridiques, administratives, nationales et internationales, des conseils au montage de projet, ou encore des exemples de pratiques participatives. Le second volet est une formation destinée aux professionnels et déployée en trois temps : des outils préparatoires de e-learning, une journée d'intervention sur site et un wébinaire de bilan à 3-4 mois. A ce jour, 7 formations, réunissant plus de 80 professionnels, ont déjà eu lieu dans des services des établissements suivants : EPS Barthelemy Durand (Etampes) ; CH Edouard Toulouse (Marseille) ; Hôpital Sainte-Marie (Nice) ; Fondation Bonsauveur de la Manche (Cherbourg) ; CH de la Drôme (Valence) ; CESAME (Angers) ; CH de la Candélie (Agen).
une ingénierie pédagogique a été construite, afin de sensibiliser les professionnels des services aux concepts sous-tendant la participation des usagers et aidants. Cette ingénierie comprend d'une part 7 fiches techniques, qui mettent en valeur et adaptent à la psychiatrie des informations juridiques, administratives, nationales et internationales, des conseils au montage de projet, ou encore des exemples de pratiques participatives. Le second volet est une formation destinée aux professionnels et déployée en trois temps : des outils préparatoires de e-learning, une journée d'intervention sur site et un wébinaire de bilan à 3-4 mois. A ce jour, 7 formations, réunissant plus de 80 professionnels, ont déjà eu lieu dans des services des établissements suivants : EPS Barthelemy Durand (Etampes) ; CH Edouard Toulouse (Marseille) ; Hôpital Sainte-Marie (Nice) ; Fondation Bonsauveur de la Manche (Cherbourg) ; CH de la Drôme (Valence) ; CESAME (Angers) ; CH de la Candélie (Agen).
 Collectif Santé mentale - Grande cause nationale 2025, dont le CCOMS fait partie, s’est associé au colloque "Santé mentale : Grande cause nationale"organisé le 22 mai dernier à l’Assemblée nationale à l’initiative du député Benoit Mournet et en présence de nombreux autres députés et du Pr Franck Bellivier (délégué ministériel). L’occasion d’entendre la voix des usagers avec les témoignages et propositions, mais aussi de comprendre et répondre aux besoins des usagers avec, entre autres, Marie-Jeanne Richard (Présidente de l‘UNAFAM), Pr Nicolas Franck (CH le Vinatier), Déborah Sebbane (directrice du CCOMS), Boris Nicolle (CH des Pyrénées et AJPJA). À ce jour, plus de 20 000 citoyens et 100 organisations, entreprises et acteurs de la société civile apportent leur soutien à la démarche Santé mentale - Grande cause nationale 2025.
Collectif Santé mentale - Grande cause nationale 2025, dont le CCOMS fait partie, s’est associé au colloque "Santé mentale : Grande cause nationale"organisé le 22 mai dernier à l’Assemblée nationale à l’initiative du député Benoit Mournet et en présence de nombreux autres députés et du Pr Franck Bellivier (délégué ministériel). L’occasion d’entendre la voix des usagers avec les témoignages et propositions, mais aussi de comprendre et répondre aux besoins des usagers avec, entre autres, Marie-Jeanne Richard (Présidente de l‘UNAFAM), Pr Nicolas Franck (CH le Vinatier), Déborah Sebbane (directrice du CCOMS), Boris Nicolle (CH des Pyrénées et AJPJA). À ce jour, plus de 20 000 citoyens et 100 organisations, entreprises et acteurs de la société civile apportent leur soutien à la démarche Santé mentale - Grande cause nationale 2025.  – tant au sein des centres de détention qu’entre les centres de détention et la communauté au sens large – pour promouvoir la santé mentale des personnes en détention et réduire la récidive. Des participants ont discuté de stratégies visant à promouvoir la connexion, notamment en repensant l'isolement cellulaire comme mesure punitive, compte tenu de son effet néfaste sur la santé mentale et de son lien avec le suicide ; en facilitant l’utilisation des nouvelles technologies et des alternatives à la détention ; et en mettant en place un soutien par les pairs, où les personnes incarcérées peuvent être formées pour aider les autres à naviguer dans la vie carcérale et à obtenir de l'aide après leur libération. Pour Piet Broenland, expert d'expérience néerlandais et professionnel de santé spécialisé dans la toxicomanie, la détention et le rétablissement : "Au lieu de vouloir réduire les dépenses pour les personnes en prison, nous devrions dépenser davantage pour qu’ils puissent utiliser leur temps pour s’éduquer et se faire soigner. Si vous ne le faites pas, les gens en ressortiront pires qu’ils ne sont entrés."
– tant au sein des centres de détention qu’entre les centres de détention et la communauté au sens large – pour promouvoir la santé mentale des personnes en détention et réduire la récidive. Des participants ont discuté de stratégies visant à promouvoir la connexion, notamment en repensant l'isolement cellulaire comme mesure punitive, compte tenu de son effet néfaste sur la santé mentale et de son lien avec le suicide ; en facilitant l’utilisation des nouvelles technologies et des alternatives à la détention ; et en mettant en place un soutien par les pairs, où les personnes incarcérées peuvent être formées pour aider les autres à naviguer dans la vie carcérale et à obtenir de l'aide après leur libération. Pour Piet Broenland, expert d'expérience néerlandais et professionnel de santé spécialisé dans la toxicomanie, la détention et le rétablissement : "Au lieu de vouloir réduire les dépenses pour les personnes en prison, nous devrions dépenser davantage pour qu’ils puissent utiliser leur temps pour s’éduquer et se faire soigner. Si vous ne le faites pas, les gens en ressortiront pires qu’ils ne sont entrés."